Prostata – der Ausweg aus dem diagnostischen Dilemma
Viele Urologen kennen das Problem aus ihrer täglichen Praxis: Ein Patient mit steigendem PSA-Wert wird biopsiert und das Ergebnis ist negativ. Was ist zu tun, wenn der PSA-Wert weiter steigt?
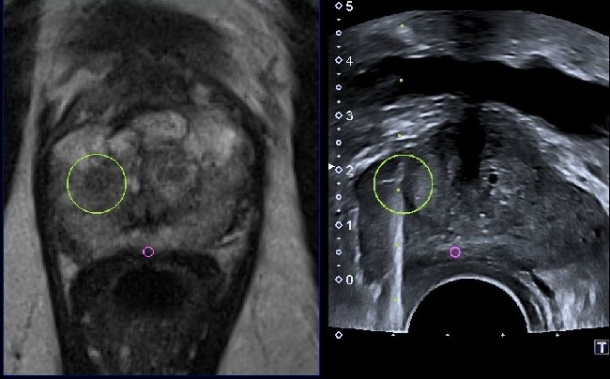
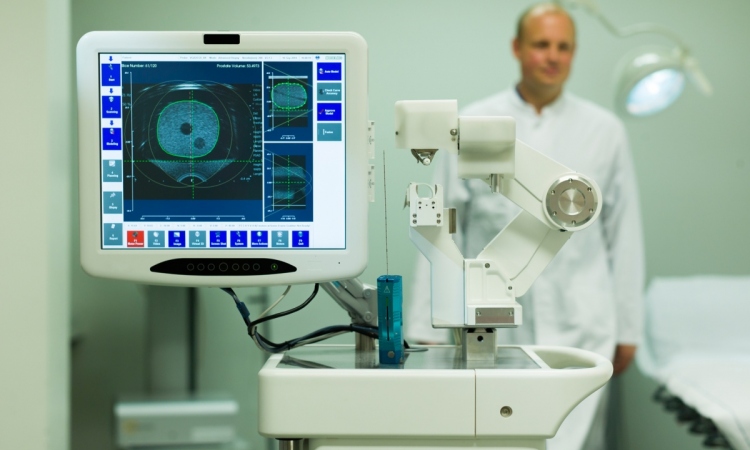
Nachweis eines suspekten Herdbefunds in der MRT (links), der MR/US-fusioniert gezielt gestanzt wurde
(rechts). Histologisches Ergebnis: Gleason 3 + 4

Bislang war in diesen Fällen guter Rat teuer. „Dieses diagnostische Dilemma wird jetzt zunehmend mithilfe der Kernspintomographie gelöst. Denn die MRT der Prostata ist das mit Abstand stärkste Verfahren zum Nachweis eines Tumors“, erklärt Prof. Dr. Bernd Hamm, Direktor der Radiologischen Klinik an der Charité in Berlin.
Es verwundert daher nicht, dass die Kernspintomographie der Prostata ein immer höheres Gewicht bekommt und zunehmend von den Urologen akzeptiert wird. „Das gilt besonders in dem genannten Problemfall, bei dem man nicht weiß, was man dem Patienten eigentlich raten soll. Jetzt gibt es die Option, eine MRT-Untersuchung durchzuführen.“ Der Grund für die diagnostische Lücke entsteht durch die hohe Sensitivität, aber geringe Spezifität des PSA-Werts. Ein erhöhter PSA-Wert kann zwar ein Hinweis auf ein Karzinom sein, es kann aber ebenso eine chronische Prostatitis oder eine benigne Prostatahyperplasie, also eine gutartige Prostatavergrößerung, vorliegen. Der PSA-Wert ist sehr empfindlich beim Karzinom, aber leider auch bei anderen Erkrankungen.
Und selbst die nicht bildgestützte Biopsie hat ihre diagnostischen Tücken: Obwohl man in der Regel zwölf Stanzen durchführt, kann man nicht sicher sein, den Tumor auch wirklich getroffen zu haben. Zudem gibt es einige Areale der Prostata, vornehmlich die Bereiche ganz außen oder ganz weit ventral, die mit der Nadel nur schlecht zu erreichen sind. „Erkennt man dort einen Tumor, kann dieser entweder MRT-gestützt gestanzt oder in einigen spezialisierten Zentren sogar per Fusion der MRT-Bilder mit dem Ultraschall diagnostiziert und unter gezielter Ultraschallkontrolle gestanzt werden, so wird es zum Beispiel in Berlin und Heidelberg praktiziert“, schildert der Direktor der Charité.
Für die Durchführung dieser Untersuchung empfiehlt Hamm ein 3-Tesla-Gerät, da bei der sehr hohen Auflösung auf die etwas unangenehme Applikation der Endorektalspule verzichtet werden kann – für den Patienten also eine deutlich bessere Alternative. Diese Untersuchung ist zudem konform mit den europäischen Guidelines zur Prostata-MRT, wonach die diffusionsgewichtete Bildgebung, die T2-gewichtete Bildgebung und die Kontrastmittelapplikation zu den Standarduntersuchungen gehören. Neu sind nach Auskunft von Hamm die zunehmende diagnostische Sicherheit und die Standardisierung dieser Untersuchung sowie die Möglichkeit der Biopsie unter MRT-Kontrolle beziehungsweise sogar mit fusionierten Bildern aus MRT und Ultraschall. „Das ist die Zukunft, denn es ist das sicherste Verfahren für die gezielte Entnahme von Gewebeproben“, so Hamm.
Noch keine Bedeutung hat bei der Untersuchung der Prostata das MR/PET. Und das CT spielt außer im Konzert mit PET/CT keine Rolle. „Die PET ist nachrangig, sie kommt nur gelegentlich bei der Frage, ob ein Tumor metastasiert oder nicht, zum Einsatz. Die Tracer sind nicht überall verfügbar und niedrig maligne Tumoren beziehungsweise ganz kleine Tumoren sind mit dieser Modalität sehr schwer zu erkennen“, so Hamm abschließend.
Im Profil
Prof. Dr. Bernd Karl-Heinz Dieter Hamm leitet seit Oktober 2010 den Lehrstuhl für Radiologie und ist Direktor der fusionierten Radiologie der Charité. Bereits zum Studium kam der gebürtige Frankfurter nach Berlin an die Freie Universität. Nach der Anerkennung als Arzt für Radiologie arbeitete er als Oberarzt der Klinik für Radiologie und Nuklearmedizin im Klinikum Steglitz. Nach seiner Habilitation über den „Einsatz paramagnetischer Kontrastmittel in der kernspintomographischen Diagnostik von Lebertumoren – Grundlagen, tierexperimentelle Studien und klinische Ergebnisse“ berief ihn die Freie Universität 1993 zum C3-Professor für klinische Radiologie. Im März 1994 folgte er dem Ruf der Humboldt-Universität zu Berlin für die C4-Professur für Röntgendiagnostik an der Charité. Seit 2004 ist Prof. Hamm wissenschaftlicher und klinischer Leiter des Imaging Science Instituts der Charité in Kooperation mit Bayer Schering HealthCare und seit 2006 Leiter des Charité Centrums 6 sowie fachlicher Leiter mehrerer MVZ der Charité für die Fächer Radiologie und Nuklearmedizin.
29.05.2013